
Die Onkologie ist ein Teilgebiet der Medizin, das sich mit der Entstehung und Behandlung von Tumorleiden beschäftigt, im Volksmund auch als Krebs bezeichnet. Mehr als ein Drittel aller Krebsneuerkrankungen der Frauen sind dem frauenheilkundlichen Fachgebiet zuzuordnen. Hier finden sich bösartige Veränderungen der Brust, der Eierstöcke und Eileiter, der Gebärmutter, der Scheide und des äußeren Genitale.
Mit knapp 25 % ist der Brustkrebs die häufigste bösartige Neuerkrankung der Frau. Mit 5,1 % ist der Gebärmutter- und mit 5,0 % der Eierstockkrebs an 4. bzw. 6. Stelle hinsichtlich der Verteilungsstatistik zu finden. Weitere epidemiologische Daten können auf der Website des Robert Koch-Institutes eingesehen werden.

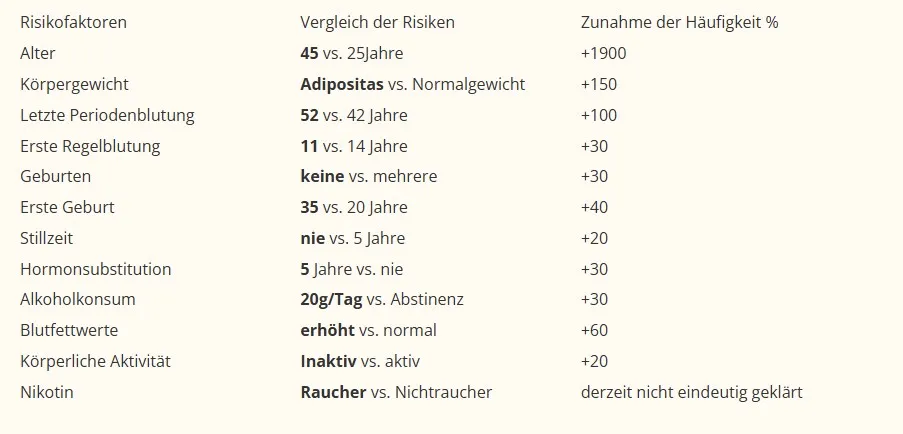

Die wichtigste Form der Vorbeugung besteht derzeit in der Reduktion der beeinflussbaren Risiken.
Die medikamentöse Vorbeugung bei Risikogruppen wird aktuell in klinischen Studien überprüft. Weitere Informationen auf der Website der GABG (German Adjuvant Breast Group).
Zur Früherkennung des Mammakarzinoms stehen verschiedene diagnostische Verfahren zur Verfügung:In klinischer Anwendung:
Man unterscheidet in der Behandlung bösartiger Erkrankungen der Brust zwischen Maßnahmen, die sich auf das erkrankte Organ und die regionären Lymphabflusswege beziehen (lokale Therapien), und systemischen Maßnahmen (die den ganzen Organismus betreffen).
Lokale Therapien
Operation von Brust und Achselhöhle
Die brusterhaltende Operation ist heute Standard und glücklicherweise in etwa 75-80% aller Primärerkrankungen möglich. Hierbei gilt es, onkologische (die Tumorerkrankung als solche betreffende) und ästhetische Gesichtspunkte in jeder Hinsicht zu berücksichtigen. In optimalen Fällen (günstiges Verhältnis zwischen Tumorgröße und Brustgröße) kann die Brusterhaltung durch Entfernen des Tumors und nachfolgende Defektdeckung durch Einschwenken umgebenden gesunden Drüsengewebes (sog. intramammäre Verschiebeplastik) in die Tumorentnahmestelle realisiert werden. Bei großen Brüsten kommen Verkleinerungstechniken (Reduktionsplastik) zur Anwendung. Bei ungünstigem Verhältnis zwischen Tumor- und Brustgröße sind Schwenklappentechniken mit körpereigenem Gewebe z. B. vom Rücken (Latissimus-dorsi Plastik) möglich. Sollte eine Entfernung der ganzen Brust unumgänglich sein, haben sich diverse wiederherstellende Operationsverfahren etabliert. Rekonstruktion mit körpereigenem Gewebe: Man unterscheidet die TRAM-Lappenplastik (Gewebe vom Unterbauch) von der Latissimus-dorsi-Plastik (Gewebe vom Rücken); hier ist meist noch die Einlage eines Implantates notwendig.
Rekonstruktion mit Fremdmaterial durch die Verwendung von Implantaten
In diesen Fällen schließen die Wiederherstellung der Brustwarze durch operative Maßnahmen oder Tätowierung und ggf. eine formangleichende Operation der nicht erkrankten Brust die rekonstruktiven Maßnahmen ab. Noch ist die Entfernung der Achselhöhlenlymphknoten fester Bestandteil der Standardbehandlung bei Brustkrebs. Mittlerweile ist allerdings die Technik der Wächterlymphknotenentfernung (Sentinel-node-biopsy) so weit entwickelt worden, dass die Einführung als klinische Standardmethode unmittelbar bevorsteht. Sie kann allerdings im Rahmen eines exakt definierten Durchführungs- und Nachbeobachtungsprotokolls auch jetzt schon in vielen Behandlungszentren angeboten werden. Der Wächterlymphknoten ist der erste Lymphknoten im Abflussgebiet des Tumorbettes. Er stellt sich nach Injektion einer Farblösung kombiniert mit schwach strahlendem Technetium in die Tumorumgebung dar. Nach Entnahme dieses Lymphknotens erfolgt noch während der Narkose die feingewebliche Aufarbeitung: Nur beim Nachweis von Krebszellen innerhalb des Wächterlymphknotens muss die Lymphknotenentfernung nach aktuellem Standard (Etagen I + II) durchgeführt werden.
Antihormonelle Therapie
Die Durchführung einer antihormonellen Therapie setzt das Vorhandensein von speziellen Strukturen – sog. Hormonrezeptoren – auf der Oberfläche der Tumorzellen voraus. Untersucht wird die Existenz von Östrogen- und Gestagenrezeptoren. Diese Tumoreigenschaft wird heute routinemäßig im Rahmen der feingeweblichen Aufarbeitung des Tumors untersucht. Ca. 60% der Brustkrebsfälle sind hormonrezeptorpositiv. Durch Gabe von Antihormonen können evtl. noch vorhandene Tumorzellen in ihrer Entwicklung hochwirksam bekämpft werden. Die beiden wirksamsten Gruppen von Antihormonen sind Antiöstrogene (Tamoxifen) und Aromatasehemmer (Anastrozol, Letrozol und Exemestan mit den jeweiligen Handelsnamen Arimidex®, Femara® und Aromasin®). Bei der antihormonellen Therapie jüngerer Frauen mit vorhandenem Menstruationszyklus ist zusätzlich die Ausschaltung der körpereigenen Hormonproduktion erforderlich. Dies geschieht mit Substanzen, die den hormonellen Regelkreis im Zwischenhirn und der Hirnanhangsdrüse beeinflussen. Es handelt sich hierbei um Goserelin (Zoladex®) und Leuprorelin (Enantone-Gyn®).

Die Durchführung einer Chemotherapie bedeutet die streng definierte Anwendung von Zellgiften am ganzen Körper. Die positive Wirkung beruht auf dem Prinzip, dass Zellen mit hoher Teilungsrate, so auch die Tumorzellen, der zellschädigenden Wirkung der Chemotherapeutika in viel größerem Maße ausgesetzt sind, als Zellen mit niedriger Teilungsfrequenz.
Sie wird in der Regel als Kombinationstherapie verschiedener Medikamente durchgeführt. Hoch wirksam sind Schemata mit Anthrazyklinen (z.B. FAC) und Taxanen (z.B. TAC). Aber auch das seit über 20 Jahren etablierte CMF-Schema hat in bestimmten Situationen seine Berechtigung nicht verloren.
Etwa 25% aller Tumore weisen den menschlichen epidermalen Wachstumsfaktor als Rezeptor (HER2-Rezeptor) auf ihrer Oberflächenstruktur auf. Über diesen Rezeptor vermittelt das Wachstumshormon eine die Zellteilung aktivierende Wirkung. Der relativ neu entwickelte Antikörper Trastuzumab (Herceptin®) kann diesen HER2-Rezeptor besetzen und so die Wirkung des Wachstumshormons auf die Tumorzelle blockieren.
Bislang ist die Anwendung von Trastuzumab außerhalb von klinischen Studien nur bei fortgeschrittener Erkrankung (palliativ) zulässig. Sie erfolgt entweder in Kombination mit Taxan (Taxol®) oder als Monotherapie, sofern eine vorangegangene palliative Chemotherapie erfolglos war.

Im Rahmen der Tumornachsorge soll in erster Linie eine individuelle, risikoadaptierte Betreuung der Patientin erfolgen. Vorhandene Leitlinien wurden von der Arbeitsgemeinschaft Gynäkologische Onkologie erstellt.
Die Nachsorge umfasst eine sorgfältige Erhebung der Krankengeschichte unter besonderer Beachtung von möglichen Nebenwirkungen durchgeführter Therapien (z. B. Bewegungsbeeinträchtigung im Schultergelenk, Lymphödem). Wesentlicher und wichtigster Bestandteil ist die exakte körperliche Untersuchung zur Früherkennung von neuen Erkrankungsherden. Psychologische Unterstützung bei Ängsten und depressiven Verstimmungen sowie zur Aufarbeitung der Erkrankung ist ebenfalls fester Bestandteil. Die Tumornachsorge soll darüber hinaus einen Beitrag zur beruflichen und sozialen Wiedereingliederung leisten.
Mindestens einmal im Jahr sollte die Durchführung eines bildgebenden Verfahrens erfolgen (Mammographie und/oder Mammasonographie). Weiterführende Untersuchungen wie Röntgenuntersuchung der Lunge, Ultraschalluntersuchung des Oberbauches und Skelettszintigraphie dienen nur der Abklärung von vorhandenen Beschwerden und werden nicht routinemäßig eingesetzt.
Die Bestimmung der Tumormarker ist dann sinnvoll, wenn bereits bei Erstdiagnose ein erhöhter Wert zu finden war bzw. wenn der Verdacht auf das Voranschreiten der Erkrankung gegeben ist.
Die Nachsorge beginnt nach Abschluss der Erstbehandlung, spätestens jedoch 6 Monate nach feingeweblicher Diagnosestellung.
Die Krebsnachsorge sieht in den ersten 3 Jahren vierteljährliche Arztbesuche vor. Danach verlängern sich die Intervalle auf 6 Monate. Nach 10 Jahren finden die Untersuchungen wieder im Rahmen des üblichen Krebsvorsorgeprogrammes statt.

Sie können Ihre Termine jederzeit in unserem Online-Terminkalender (s.u.) selbst reservieren.
Alternativ können Sie auch telefonisch unter 0621-85 86 58 einen Termin vereinbaren.

Ich suche eine freundliche und engagierte MFA auf Minijob Basis für circa 15 Stunden wöchentlich.
Bitte senden Sie ihre Bewerbung in einem PDF an:
E-Mail: praxis@dr.schebitz.de
Ihre Dr. Heike Schebitz